Infeksi
HIV mulai merupakan masalah kesehatan anak yang penting di banyak negara. Pada
umumnya, tatalaksana kondisi spesifik dari anak dengan infeksi HIV mirip dengan
penanganan pada anak lainnya. Sebagian besar infeksi pada anak dengan infeksi
HIV-positif disebabkan oleh patogen yang sama seperti pada anak dengan infeksi
HIV-negatif, walaupun mungkin lebih sering terjadi, lebih parah dan terjadi
berulang-ulang. Walaupun demikian, sebagian memang disebabkan oleh patogen yang
tidak biasa.
Sebagian besar anak dengan HIV-positif sebenarnya meninggal karena penyakit yang biasa menyerang anak. Sebagian dari kematian ini dapat dicegah, melalui diagnosis dini dan tatalaksana yang benar, atau dengan memberi imunisasi rutin dan perbaikan gizi.
Secara
khusus, anak ini mempunyai risiko lebih besar untuk mendapat infeksi
pneumokokus dan tuberkulosis paru. Pencegahan dengan kotrimoksazol dan ART
dapat sangat mengurangi jumlah anak yang meninggal secara dini.
Penularan
HIV dari ibu ke anak (tanpa pencegahan antiretroviral) diperkirakan berkisar
antara 15–45%. Bukti dari negara industri maju menunjukkan bahwa transmisi
dapat sangat dikurangi (menjadi kurang dari 2% pada beberapa penelitian
terbaru) dengan pemberian antiretroviral selama kehamilan dan saat persalinan
dan dengan pemberian makanan pengganti dan bedah kaisar elektif.
Anak dengan tersangka atau pasti infeksi HIV
Diagnosis klinis
Gambaran klinis infeksi HIV pada anak sangat
bervariasi. Beberapa anak dengan HIV-positif menunjukkan keluhan dan gejala
terkait HIV yang berat pada tahun pertama kehidupannya. Anak dengan HIV-positif
lainnya mungkin tetap tanpa gejala atau dengan gejala ringan selama lebih dari
setahun dan bertahan hidup sampai beberapa tahun. Disebut Tersangka HIV apabila
ditemukan gejala berikut, yang tidak lazim ditemukan pada anak dengan
HIV-negatif.
Gejala yang menunjukkan kemungkinan infeksi HIV
- Infeksi
berulang: tiga atau lebih episode
infeksi bakteri yang lebih berat (seperti pneumonia, meningitis, sepsis,
selulitis) pada 12 bulan terakhir.
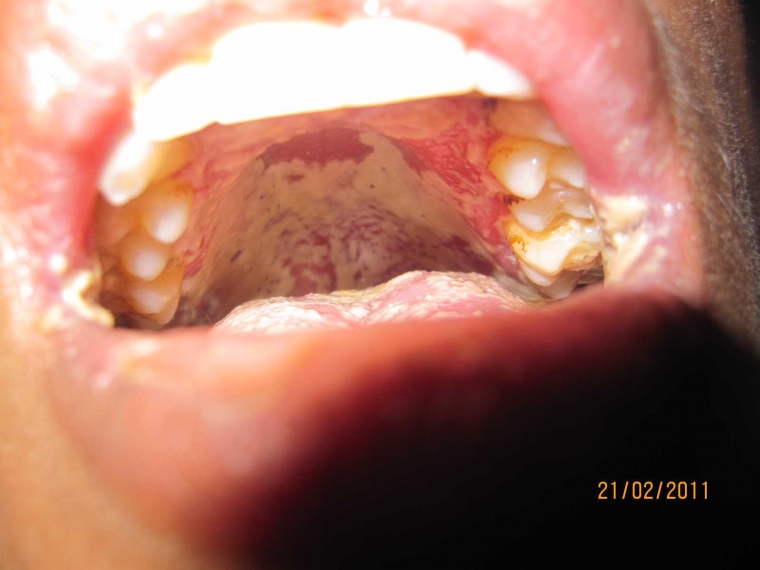
- Thrush: Eritema pseudomembran putih di langit-langit mulut,
gusi dan mukosa pipi. Pasca masa neonatal, ditemukannya thrush tanpa
pengobatan antibiotik, atau berlangsung lebih dari 30 hari walaupun telah
diobati, atau kambuh, atau meluas melebihi bagian lidah – kemungkinan
besar merupakan infeksi HIV. Juga khas apabila meluas sampai di bagian
belakang kerongkongan yang menunjukkan kandidiasis esofagus.
- Parotitis
kronik: pembengkakan parotid uni-
atau bi-lateral selama ≥ 14 hari, dengan atau tanpa diikuti rasa nyeri
atau demam.
- Limfadenopati
generalisata: terdapat
pembesaran kelenjar getah bening pada dua atau lebih daerah ekstra inguinal
tanpa penyebab jelas yang mendasarinya.
- Hepatomegali
tanpa penyebab yang jelas: tanpa
adanya infeksi virus yang bersamaan seperti sitomegalovirus.
- Demam
yang menetap dan/atau berulang: demam
(> 38° C) berlangsung ≥ 7 hari, atau terjadi lebih dari sekali dalam
waktu 7 hari.
- Disfungsi
neurologis: kerusakan
neurologis yang progresif, mikrosefal, perkembangan terlambat, hipertonia
atau bingung (confusion).
- Herpes zoster.
- Dermatitis
HIV: Ruam yang eritematus dan
papular. Ruam kulit yang khas meliputi infeksi jamur yang ekstensif pada
kulit, kuku dan kulit kepala, dan molluscum contagiosum yang ekstensif.
- Penyakit paru supuratif yang
kronik (chronic
suppurative lung disease).
Gejala yang umum ditemukan pada anak dengan infeksi HIV, tetapi
juga lazim ditemukan pada anak sakit yang bukan infeksi HIV
- Otitis media kronik: keluar
cairan/nanah dari telinga dan berlangsung ≥ 14 hari
- Diare Persisten: berlangsung ≥
14 hari
- Gizi kurang atau gizi buruk:
berkurangnya berat badan atau menurunnya pertambahan berat badan secara
perlahan tetapi pasti dibandingkan dengan pertumbuhan yang seharusnya,
sebagaimana tercantum dalam KMS. Tersangka HIV terutama pada bayi berumur
< 6 bulan yang disusui dan gagal tumbuh.
- Otitis media kronik: keluar
cairan/nanah dari telinga dan berlangsung ≥ 14 hari
- Diare Persisten: berlangsung ≥
14 hari
- Gizi kurang atau gizi buruk:
berkurangnya berat badan atau menurunnya pertambahan berat badan secara
perlahan tetapi pasti dibandingkan dengan pertumbuhan yang seharusnya,
sebagaimana tercantum dalam KMS. Tersangka HIV terutama pada bayi berumur
< 6 bulan yang disusui dan gagal tumbuh.
Gejala atau kondisi yang sangat spesifik untuk anak dengan infeksi HIV positif
Diduga kuat infeksi HIV jika ditemukan hal berikut ini: pneumocystis
pneumonia (PCP),
kandidiasis esofagus,
lymphoid interstitial pneumonia (LIP)
atau sarkoma Kaposi
Keadaan ini sangat spesifik untuk anak dengan infeksi HIV. Fistula rekto-vaginal yang didapat pada anak perempuan juga sangat spesifik tetapi jarang.
kandidiasis esofagus,
lymphoid interstitial pneumonia (LIP)
atau sarkoma Kaposi
Keadaan ini sangat spesifik untuk anak dengan infeksi HIV. Fistula rekto-vaginal yang didapat pada anak perempuan juga sangat spesifik tetapi jarang.
Konseling
Jika ada alasan untuk
menduga infeksi HIV sedangkan status HIV anak tidak diketahui, harus dilakukan
konseling pada keluarganya dan tes diagnosis untuk HIV harus ditawarkan. Konseling pra-tes
mencakup mendapatkan persetujuan (informed consent) sebelum dilakukan tes. Berhubung sebagian
besar anak terinfeksi melalui penularan vertikal dari ibu, berarti ibu atau
seringkali ayahnya juga terinfeksi. Mereka mungkin tidak mengetahui hal ini.
Bahkan di negara dengan prevalensi tinggi, HIV tetap merupakan kondisi dengan
stigma yang ekstrem dan orang tuanya mungkin merasa enggan untuk menjalani tes.
Konseling HIV harus
memperhitungkan anak sebagai bagian dari keluarga. Hal ini mencakup implikasi
psikologis HIV terhadap anak, ibu, ayah dan anggota keluarga lainnya. Konseling
harus menekankan bahwa walaupun penyembuhan saat ini belum memungkinkan, banyak
hal yang dapat dilakukan untuk memperbaiki kualitas dan lamanya kehidupan anak
dan hubungan ibu-anak. Jika tersedia pengobatan antiretroviral, akan sangat
meningkatkan kelangsungan hidup dan kualitas hidup anak dan orang tuanya.
Konseling harus jelas menunjukkan bahwa petugas rumah sakit bersedia membantu
dan bahwa ibu tidak perlu takut untuk datang ke puskesmas atau rumah sakit pada
saat penyakitnya masih dini, walau hanya untuk mengajukan pertanyaan.
Konseling membutuhkan
waktu dan harus dilakukan oleh petugas yang terlatih. Jika petugas pada tingkat
rujukan pertama belum terlatih, bisa meminta bantuan dari sumber lain, misalnya
LSM lokal yang bergerak di bidang AIDS.
Indikasi untuk Konseling HIV
Konseling HIV perlu
dilakukan pada situasi berikut:
- Anak
yang status HIV-nya tidak diketahui yang menunjukkan tanda klinis infeksi
HIV dan/atau faktor risiko (misalnya ibu atau saudaranya menderita
HIV/AIDS)
- Tentukan apakah akan dilakukan
konseling atau merujuknya.
- Jika anda yang melakukan
konseling, sediakan waktu untuk sesi konseling ini. Minta saran dari
konselor lokal yang berpengalaman, sehingga setiap nasihat yang diberikan
akan konsisten dengan apa yang nantinya akan diterima ibu dari konselor
profesional.
- Jika tersedia, upayakan tes
HIV, sesuai pedoman nasional, untuk memastikan diagnosis klinis,
mempersiapkan ibu tentang masalah yang berkaitan dengan HIV, dan membahas
pencegahan penularan ibu ke anak yang berikutnya. Catatan: Jika tidak tersedia
tes HIV, diskusikan tentang diagnosis kemungkinan infeksi HIV sehubungan
dengan adanya keluhan/gejala dan faktor risiko.
- Jika konseling tidak dilakukan
di rumah sakit, jelaskan pada orang tuanya alasan mereka dirujuk ke
tempat lain untuk konseling.
- Anak
dengan infeksi HIV tetapi respons terhadap pengobatan kurang baik, atau
membutuhkan penyelidikan lebih lanjut
- Diskusikan hal berikut ini
pada saat sesi konseling:
- pemahaman orang tua tentang
infeksi HIV
- tatalaksana masalah yang ada
saat ini
- peran dari pengobatan
antiretroviral
- perlunya merujuk ke tingkat
yang lebih tinggi, jika perlu
- dukungan dari kelompok di
masyarakat, jika ada.
- Anak
dengan infeksi HIV dengan respons yang baik terhadap pengobatan dan
akan dipulangkan (atau dirujuk ke program perawatan di masyarakat
untuk dukungan psikologis)
- Diskusikan hal berikut ini
pada saat sesi konseling:
- alasan dirujuk ke program
perawatan di masyarakat
- pelayanan tindak lanjut
- faktor risiko untuk sakit di
kemudian hari
- imunisasi dan HIV
- ketaatan dan dukungan pengobatan antiretroviral.
Tes dan diagnosis infeksi HIV pada anak
Diagnosis infeksi HIV
pada bayi yang terpajan pada masa perinatal dan pada anak kecil sangat sulit,
karena antibodi maternal terhadap HIV yang didapat secara pasif mungkin masih
ada pada darah anak sampai umur 18 bulan. Tantangan diagnostik bertambah
meningkat bila anak sedang menyusu atau pernah menyusu. Meskipun infeksi HIV
tidak dapat disingkirkan sampai 18 bulan pada beberapa anak, sebagian besar
anak akan kehilangan antibodi HIV pada umur 9-18 bulan.
Tes HIV harus secara sukarela dan bebas dari paksaan, dan persetujuan harus diperoleh sebelum melakukan tes HIV
Semua tes diagnostik HIV harus:
- rahasia
- diikuti dengan konseling
- dilakukan hanya dengan informed consent, mencakup telah diinformasikan dan sukarela.
Pada anak, hal ini
berarti persetujuan orang tua atau pengasuh anak. Pada anak yang lebih tua,
biasanya tidak diperlukan persetujuan orang tua untuk tes/pengobatan; akan
tetapi untuk remaja lebih baik jika mendapat dukungan orang tua dan mungkin
persetujuan akan diperlukan secara hukum. Menerima atau menolak tes HIV tidak
boleh mengakibatkan konsekuensi yang merugikan terhadap kualitas perawatan yang
diberikan.
Tes antibodi (Ab) HIV (ELISA atau rapid tests)
Tes cepat makin
tersedia dan aman, efektif, sensitif dan dapat dipercaya untuk mendiagnosis
infeksi HIV pada anak mulai umur 8 bulan. Untuk anak berumur < 18 bulan, tes
cepat antibodi HIV merupakan cara yang sensitif, dapat dipercaya untuk
mendeteksi bayi yang terpajan HIV dan untuk menyingkirkan infeksi HIV pada anak
yang tidak mendapat ASI.
Diagnosis HIV
dilaksanakan dengan merujuk pada pedoman nasional yang berlaku di Indonesia
yaitu dengan strategi III tes HIV yang menggunakan 3 jenis tes yang berbeda
dengan urutan tertentu sesuai yang direkomendasikan dalam pedoman atau dengan
pemeriksaan virus (metode PCR).
Tes cepat HIV dapat
digunakan untuk menyingkirkan infeksi HIV pada anak dengan malnutrisi atau
keadaan klinis berat lainnya di daerah dengan prevalensi tinggi HIV. Untuk anak
berumur < 18 bulan, semua tes antibodi HIV yang positif harus dipastikan
dengan tes virologis sesegera mungkin (lihat bawah). Jika hal ini tidak
tersedia, ulangi tes antibodi pada umur 18 bulan.
Tes virologis
Tes virologis untuk
RNA atau DNA yang spesifik HIV merupakan metode yang paling dipercaya untuk
mendiagnosis infeksi HIV pada anak berumur < 18 bulan. Sampel darah harus
dikirim ke laboratorium khusus yang dapat melakukan tes ini (dirujuk ke RS
daerah yang menjadi rujukan untuk program perawatan, dukungan dan pengobatan
HIV - PDP). Jika anak pernah mendapatkan pencegahan dengan zidovudine (ZDV)
selama atau sesudah persalinan, tes virologis tidak dianjurkan sampai 4-8
minggu setelah lahir, karena ZDV mempengaruhi tingkat kepercayaan tes. Satu tes
virologis yang positif pada 4-8 minggu sudah cukup untuk membuat diagnosis
infeksi pada bayi muda. Jika bayi muda masih mendapat ASI dan tes virologis RNA
negatif, perlu diulang 6 minggu setelah anak benar-benar disapih untuk
memastikan bahwa anak tidak terinfeksi HIV.
Tahapan klinis
Bagi
anak dengan diagnosis HIV atau sangat diduga mendapat infeksi HIV, sistem
stadium klinis membantu mengetahui derajat kerusakan sistem kekebalan dan untuk
merencanakan pilihan pengobatan dan perawatan. Tahap ini menentukan kemungkinan
prognosis HIV dan sebagai panduan tentang kapan mulai, menghentikan atau
mengganti terapi antiretroviral pada anak dengan infeksi HIV.
Tahapan
klinis dapat mengenali tahap yang progresif dari yang ringan sampai yang paling
berat, makin tinggi tahap klinisnya makin buruk prognosisnya. Untuk keperluan
klasifikasi, bila didapatkan kondisi klinis stadium 3, prognosis anak akan
tetap pada stadium 3 dan tidak akan membaik menjadi stadium 2, walaupun
kondisinya membaik, atau timbul kejadian klinis stadium 2 yang baru. ART yang diberikan
dengan benar akan memperbaiki prognosis secara dramatis. Tahapan
klinis juga membantu mengenali respons terhadap ART jika tidak terdapat akses
yang mudah dan murah untuk tes CD4 atau tes virologi.
Pengobatan Antiretroviral (Antiretroviral therapy = ART)
Obat Antiretroviral
(ARV) makin tersedia secara luas dan mengubah dengan cepat perawatan HIV/AIDS.
Obat ARV tidak untuk menyembuhkan HIV, tetapi dapat menurunkan kesakitan dan
kematian secara dramatis, serta memperbaiki kualitas hidup pada orang dewasa
maupun anak. Di Indonesia yang sumber dayanya terbatas dianjurkan orang dewasa
dan anak yang terindikasi infeksi HIV, harus segera mulai ART. Kriteria memulai
didasarkan pada kriteria klinis dan imunologis dan menggunakan pedoman
pengobatan baku yang sederhana yaitu Pedoman Tatalaksana Infeksi HIV dan Terapi
Antiretroviral Pada Anak di Indonesia.
Resistensi terhadap
obat tunggal atau ganda bisa cepat terjadi, sehingga rejimen obat tunggal
merupakan kontraindikasi. Oleh karena itu minimal 3 obat merupakan baku minimum
yang direkomendasikan. Obat baru ARV mulai tersedia di pasar, tetapi seringkali
tidak untuk digunakan pada anak, baik karena tidak adanya formula, data dosis,
atau harganya yang mahal.
Anak terinfeksi HIV
umumnya merupakan bagian dari keluarga dengan dewasa terinfeksi HIV, maka
seharusnya terdapat jaminan akses terhadap pengobatan dan obat ARV bagi anggota
keluarga yang lain, dan jika mungkin menggunakan rejimen obat yang sama. Dengan
memilih obat ARV kombinasi dengan dosis-tetap yang semakin tersedia pada saat
ini, akan mendukung kepatuhan pengobatan dan mengurangi biaya pengobatan.
Tablet yang tersedia biasanya tidak dapat dipecah menjadi dosis yang kecil
untuk anak (<10 kg), sehingga dibutuhkan dalam bentuk sirup atau cairan atau
suspensi.
Prinsip yang mendasari
ART dan pemilihan lini pertama ARV pada anak pada umumnya sama dengan pada
dewasa. Sangat penting untuk mempertimbangkan:
- ketersediaan formula yang cocok
yang dapat diminum dalam dosis yang tepat.
- daftar dosis yang sederhana
- rasa yang enak sehingga
menjamin kepatuhan pada anak kecil
- rejimen ART yang akan atau
sedang diminum orang tuanya
Sebagian ARV tidak
tersedia dalam formula yang cocok untuk anak (terutama golongan obat protease
inhibitor)
Penanganan lainnya untuk anak dengan HIV-positif
Imunisasi
- Seorang anak dengan infeksi HIV
atau diduga dengan infeksi HIV tetapi belum menunjukkan gejala, harus
diberi semua jenis vaksin yang diperlukan (sesuai jadwal imunisasi
nasional), termasuk BCG. Berhubung sebagian besar anak dengan HIV positif
mempunyai respons imun yang efektif pada tahun pertama kehidupannya,
imunisasi harus diberikan sedini mungkin sesuai umur yang dianjurkan.
- Jangan beri vaksin BCG pada
anak dengan infeksi HIV yang telah menunjukkan gejala.
- Berikan pada semua anak dengan
infeksi HIV (tanpa memandang ada gejala atau tidak) tambahan imunisasi
Campak pada umur 6 bulan, selain yang dianjurkan pada umur 9 bulan.
Pencegahan dengan Kotrimoksazol
Pencegahan dengan
Kotrimoksazol terbukti sangat efektif pada bayi dan anak dengan infeksi HIV untuk
menurunkan kematian yang disebabkan oleh pneumonia berat. PCP saat ini sangat
jarang di negara yang memberikan pencegahan secara rutin.
Siapa yang harus memperoleh kotrimoksazol
- Semua anak yang terpapar HIV
(anak yang lahir dari ibu dengan infeksi HIV) sejak umur 4-6 minggu (baik
merupakan bagian maupun tidak dari program pencegahan transmisi ibu ke
anak = prevention of mother-to-child transmission [PMTCT]).
- Setiap anak yang diidentifikasi
terinfeksi HIV dengan gejala klinis atau keluhan apapun yang mengarah pada
HIV, tanpa memandang umur atau hitung CD4.
Berapa lama pemberian Kotrimoksazol
Kotrimoksazol harus
diberikan kepada:
- anak yang terpapar HIV – sampai
infeksi HIV benar-benar dapat disingkirkan dan ibunya tidak lagi menyusui
- anak yang terinfeksi HIV—
terbatas bila ARV tidak tersedia
- Jika diberi ART—Kotrimoksazol
hanya boleh dihentikan saat indikator klinis dan imunologis
memastikan perbaikan sistem kekebalan selama 6 bulan atau lebih (lihat
juga di bawah). Dengan bukti yang ada, tidak jelas apakah kotrimoksazol
dapat terus memberikan perlindungan setelah perbaikan kekebalan.
Keadaan yang mengharuskan dihentikannya Kotrimoksazol:
- Terdapat reaksi kulit yang
berat seperti Sindrom Stevens Johnson, insufisiensi ginjal atau hati atau
keracunan hematologis yang berat
- Pada anak yang terpajan HIV,
hanya setelah dipastikan tidak ada infeksi HIV
- Pada anak umur < 18 bulan
yang tidak mendapat ASI—yaitu dengan tes virologis HIV DNA atau RNA yang
negatif.
- Pada anak umur < 18 bulan
yang terpajan HIV dan mendapat ASI. Tes virologis negatif dapat dipercaya
hanya jika dilaksanakan 6 minggu setelah anak disapih.
- Pada anak umur > 18 bulan
yang terpajan HIV dan mendapat ASI – tes antibodi HIV negatif setelah
disapih selama 6 minggu.
- Pada anak yang terinfeksi HIV
- jika anak mendapat ART,
kotrimoksazol dapat dihentikan hanya jika terdapat bukti perbaikan sistem
kekebalan. Melanjutkan pemberian Kotrimoksazol memberikan keuntungan
bahkan setelah terjadi perbaikan klinis pada anak.
- Jika ART tidak tersedia,
pemberian kotrimoksazol tidak boleh dihentikan.
Bagaimana dosis pemberian Kotrimoksazol?
- Dosis yang direkomendasikan 6–8
mg/kgBB Trimetoprim sekali dalam sehari. Bagi anak umur < 6 bulan, beri
1 tablet pediatrik (atau ¼ tablet dewasa, 20 mg Trimetoprim/100 mg
sulfametoksazol); bagi anak umur 6 bulan sampai 5 tahun beri 2 tablet
pediatrik (atau ½ tablet dewasa); dan bagi anak umur 6-14 tahun, 1 tablet
dewasa dan bila > 14 tahun digunakan 1 tablet dewasa forte. Gunakan
dosis menurut berat badan dan bukannya dosis menurut luas permukaan tubuh.
- Jika anak alergi terhadap
Kotrimoksazol, alternatif terbaik adalah memberi Dapson.
Apakah langkah tindak lanjut yang dibutuhkan?
Penilaian terhadap
toleransi dan ketaatan: Pencegahan dengan Kotrimoksazol harus merupakan bagian
rutin dari perawatan terhadap anak dengan infeksi HIV dan dilakukan penilaian
pada semua kunjungan rutin ke klinik atau kunjungan tindak lanjut oleh tenaga
kesehatan dan/atau anggota lain dari tim pelayanan multidisiplin. Tindak lanjut
klinis awal pada anak, dianjurkan tiap bulan, selanjutnya tiap 3 bulan, jika
Kotrimoksazol dapat ditoleransi dengan baik
Nutrisi
- Anak harus makan makanan yang
kaya energi dan meningkatkan asupan energi mereka.
- Orang dewasa dan anak dengan
infeksi HIV harus dianjurkan untuk makan berbagai variasi makanan yang
menjamin asupan mikronutrien.
Tatalaksana Kondisi yang terkait dengan HIV
Pengobatan
sebagian besar infeksi (seperti pneumonia, diare, meningitis) pada anak dengan
infeksi HIV, sama dengan pada anak lain. Pada kasus dengan kegagalan pengobatan,
pertimbangkan untuk menggunakan antibiotik lini kedua. Pengobatan pada infeksi
berulang juga sama, tanpa memandang frekuensi kambuhnya.
Beberapa kondisi yang terkait
HIV membutuhkan tatalaksana spesifik, seperti berikut ini.
Tuberkulosis
Pada anak tersangka
atau terbukti infeksi HIV, diagnosis tuberkulosis penting untuk
dipertimbangkan.
Diagnosis tuberkulosis
pada anak dengan infeksi HIV seringkali sulit. Pada infeksi HIV dini, ketika
kekebalan belum terganggu, gejala tuberkulosis mirip pada anak tanpa infeksi
HIV. Tuberkulosis paru masih merupakan bentuk paling sering dari tuberkulosis,
juga pada anak dengan infeksi HIV. Dengan makin berkembangnya infeksi HIV dan
berkurangnya kekebalan, penyebaran tuberkulosis makin sering terjadi. Dapat
terjadi meningitis tuberkulosis, tuberkulosis milier dan tuberkulosis kelenjar
yang menyebar.
- Obati tuberkulosis pada anak
infeksi HIV dengan obat Anti Tuberkulosis yang sama seperti pada anak
tanpa infeksi HIV, tetapi gantikan tioasetazon dengan antibiotik lain
(lihat pedoman nasional pengobatan tuberkulosis).
Catatan: Thioacetazone
dihubungkan dengan risiko tinggi terjadinya reaksi kulit yang berat dan
kadang-kadang fatal pada anak dengan infeksi HIV. Reaksi ini dapat dimulai
dengan gatal, tetapi berlanjut menjadi reaksi yang berat. Jika thioacetazone
diberikan, ingatkan orang tua tentang risiko reaksi kulit yang berat dan
nasihati untuk segera menghentikan tioasetazon, jika terjadi gatal atau reaksi
kulit.
Pneumocystis jiroveci (dahulu carinii) pneumonia (PCP)
Buat diagnosis
tersangka pneumonia pneumosistis pada anak dengan pneumonia berat atau sangat
berat dan terdapat infiltrat interstisial bilateral pada foto toraks. Pertimbangkan kemungkinan pneumonia pneumosistis
pada anak, yang diketahui atau tersangka HIV, yang tidak bereaksi terhadap
pengobatan untuk pneumonia biasa. Pneumonia pneumosistis sering terjadi pada
bayi dan sering menimbulkan hipoksia. Napas cepat merupakan gejala yang sering
ditemukan, gangguan respiratorik tidak proporsional dengan tanda klinis, demam
biasanya ringan. Umur umumnya 4–6 bulan.
- Segera beri Kotrimoksazol
(trimetoprim (TMP) secara oral atau lebih baik secara IV dosis tinggi: 8
mg/kgBB/dosis, sulfametoksazol (SMZ) 40 mg/ kgBB/dosis 3 kali sehari
selama 3 minggu.
- Jika terjadi reaksi obat yang
parah pada anak, ganti dengan pentamidin (4 mg/kgBB sekali sehari) melalui
infus selama 3 minggu. Tatalaksana anak dengan pneumonia klinis di daerah
dengan prevalensi HIV tinggi, lihat bagian 4.2.2.
- Lanjutkan pencegahan pada saat
mulai membaik dan mulai beri ART sesuai indikasi.
Infeksi jamur
Kandidiasis Oral dan Esofagus
- Obati bercak putih di mulut (thrush) dengan larutan nistatin (100 000 unit/ml). Olesi 1–2
ml di dalam mulut sebanyak 4 kali sehari selama 7 hari. Jika tidak
tersedia, olesi dengan larutan gentian violet 1% Jika hal ini masih tidak
efektif, beri gel mikonazol 2%, 5 ml 2 kali sehari, jika tersedia.
Tersangka (suspect) Kandidiasis esofagus jika ditemukan:
kesulitan atau nyeri saat muntah atau menelan, tidak mau makan, saliva yang
berlebihan atau menangis saat makan. Kondisi ini bisa terjadi dengan atau tanpa
ditemukannya oral thrush.
Jika tidak ditemukan thrush, beri pengobatan
percobaan dengan flukonazol (3–6 mg/kgBB sekali sehari). Singkirkan penyebab
lain nyeri menelan (sitomegalovirus, herpes simpleks, limfoma, dan, yang agak
jarang, sarkoma Kaposi), jika perlu rujuk ke rumah sakit lebih besar yang bisa
melakukan tes yang dibutuhkan.
- Beri flukonazol oral (3–6 mg/kg
sekali sehari) selama 7 hari, kecuali jika anak mempunyai penyakit hati
akut. Beri amfoterisin B (0.5 mg/kgBB/dosis sekali sehari) melalui infus
selama 10–14 hari dan pada kasus yang tidak memberikan respons terhadap
pengobatan oral, tidak mampu mentoleransi pengobatan oral, atau ada risiko
meluasnya kandidiasis (misalnya pada anak dengan leukopenia).
Meningitis Kriptokokus
Diduga kriptokokus
sebagai penyebab jika terdapat gejala meningitis; seringkali subakut dengan
sakit kepala kronik atau perubahan status mental. Diagnosis pasti melalui
pewarnaan tinta India pada Cairan Serebro Spinal (CSS). Obati dengan
amfoterisin 0.5–1.5 mg/kgBB/hari selama 14 hari, kemudian dengan flukonazol
selama 8 minggu. Mulai pencegahan dengan flukonazol setelah pengobatan.
Sarkoma Kaposi
Pertimbangkan sarkoma
Kaposi pada anak yang menunjukkan luka kulit yang nodular, limfadenopati yang
difus dan lesi pada palatum dan konjungtiva dengan memar periorbital. Diagnosis
biasanya secara klinis, tetapi dapat dipastikan dengan biopsi. Perlu juga
diduga pada anak dengan diare persisten, berkurangnya berat badan, obstruksi
usus, nyeri perut atau efusi pleura yang luas. Pertimbangkan merujuk untuk
penanganan di rumah sakit yang lebih besar.
Transmisi HIV dan Menyusui
Transmisi HIV bisa
terjadi selama kehamilan, melahirkan, atau melalui menyusui. Cara terbaik untuk
mencegah penularan adalah pencegahan infeksi HIV secara umum, terutama pada ibu
hamil dan mencegah kehamilan tidak terencana pada ibu dengan HIV positif. Jika
wanita dengan HIV positif hamil, ia harus diberi pelayanan yang meliputi
pencegahan dengan obat ARV (dan pengobatan jika ada indikasi klinis), praktek
obstetrik yang lebih aman, dan konseling serta dukungan tentang pemberian
makanan bayi.
Terdapat bukti bahwa
risiko tambahan terhadap penularan HIV melalui pemberian ASI antara 5–20%. HIV
dapat ditularkan melalui ASI selama proses laktasi, sehingga tingkat infeksi
pada bayi yang menyusu meningkat seiring dengan lamanya menyusu.
Tunda konseling
tentang penularan HIV sampai keadaan anak stabil. Jika telah dibuat keputusan
untuk melanjutkan pemberian ASI karena anak sudah terinfeksi, pilihan tentang
pemberian makan pada bayi harus didiskusikan untuk kehamilan berikutnya. Hal
ini harus dilakukan oleh konselor yang terlatih dan berpengalaman.
- Jika anak diketahui terinfeksi
HIV dan sedang mendapat ASI, semangati ibu untuk melanjutkan menyusui.
- Jika ibu diketahui HIV positif dan status HIV anak tidak diketahui, harus dilakukan konseling bagi ibu mengenai keuntungan dari menyusui dan begitu juga tentang risiko penularan HIV melalui pemberian ASI.
- Jika susu pengganti dapat diterima, layak
diberikan, mampu dibeli, berkelanjutan dan aman (Acceptable, Feasible,
Affordable, Sustainable and Safe = AFASS),
dapat direkomendasikan untuk tidak melanjutkan pemberian ASI. Sebaliknya,
pemberian ASI eksklusif harus diberikan jika anak berumur < 6 bulan dan
menyusui harus dihentikan segera setelah kondisi di atas terpenuhi.
Bayi yang dilahirkan
dari ibu yang HIV positif yang terbebas dari infeksi perinatal, mempunyai
risiko yang lebih rendah untuk mendapat HIV jika tidak mendapat ASI. Walaupun
demikian, risiko kematian akan meningkat jika tidak mendapat ASI pada situasi
yang tidak menjamin ketersediaan susu formula (yang dipersiapkan dengan aman
dan memenuhi kecukupan gizi).
Konseling harus
dilakukan oleh konselor yang terlatih dan berpengalaman. Mintalah nasihat dari
orang lokal yang berpengalaman dalam konseling sehingga setiap nasihat yang
diberikan selalu konsisten dengan nasihat yang bakal diperoleh ibu dari
konselor profesional pada tahap selanjutnya.
Jika ibu menentukan
untuk memberi susu formula, beri konseling pada ibu tentang cara pemberian yang
benar dan peragakan cara penyiapan yang aman.
Tindak lanjut
Pemulangan dari rumah sakit
Anak dengan infeksi
HIV mungkin memberi respons lambat atau tidak lengkap terhadap pengobatan yang
biasa. Anak mungkin menderita demam yang persisten, diare persisten atau batuk
kronik. Apabila keadaan umumnya baik, anak ini tidak perlu tetap tinggal di rumah
sakit, tetapi dapat dapat diperiksa secara teratur sebagai pasien rawat jalan.
Rujukan
Jika rumah sakit tidak
mempunyai fasilitas, pertimbangkan untuk merujuk anak dengan tersangka infeksi
HIV:
- Untuk tes HIV dengan konseling
pra- maupun pasca-tes
- Ke rumah sakit lain untuk
pemeriksaan lebih lanjut atau pengobatan lini kedua, jika respons terhadap
pengobatan sangat minimal atau tidak ada
- Ke konselor terlatih untuk HIV
dan konseling pemberian makan bayi, jika petugas kesehatan lokal tidak
dapat melakukan hal ini
- Ke program pelayanan
komunitas/keluarga atau ke pusat konseling dan tes sukarela yang berbasis
masyarakat/institusi, atau program dukungan sosial berbasis masyarakat
untuk konseling lebih lanjut atau melanjutkan dukungan psikososial.
Harus dilakukan upaya
khusus untuk merujuk anak yatim/piatu ke tempat pelayanan esensial termasuk
pendidikan perawatan kesehatan dan pembuatan surat kelahiran.
Tindak lanjut klinis
Anak yang diketahui
atau tersangka infeksi HIV yang tidak sakit, harus mengunjungi klinik bayi
sehat seperti anak lain. Sebagai tambahan, mereka juga membutuhkan tindak
lanjut klinis secara teratur di fasilitas kesehatan tingkat pertama minimal 2
kali setahun untuk memantau:
- Kondisi klinis
- Pertumbuhan
- Asupan Gizi
- Status imunisasi
- Dukungan psikososial (jika
mungkin, hal ini harus diberikan melalui program berbasis masyarakat).
Perawatan paliatif dan fase terminal
Anak
dengan infeksi HIV sering merasa tidak nyaman, sehingga perawatan paliatif
menjadi sangat penting. Buatlah semua keputusan bersama ibunya dan komunikasikan
secara jelas kepada petugas yang lain (termasuk yang dinas malam).
Pertimbangkan perawatan paliatif di rumah sebagai alternatif dari perawatan di
rumah sakit. Beberapa pengobatan untuk mengatasi rasa nyeri dan menghilangkan
kondisi sulit (seperti kandidiasis esofagus atau kejang) dapat secara
signifikan memperbaiki kualitas sisa hidup anak.
Beri perawatan fase terminal jika:
- penyakit memburuk secara progresif
- semua hal yang memungkinkan telah diberikan untuk mengobati penyakitnya.
Perlu dijamin bahwa
keluarga mendapat dukungan yang tepat untuk menghadapi kemungkinan kematian
anak, karena hal ini sangat penting sebagai bagian dari perawatan fase terminal
dari HIV/AIDS. Orang tua harus didukung dalam upaya mereka memberi perawatan paliatif
di rumah, sehingga anak tidak perlu lagi dirawat di rumah sakit.
Mengatasi nyeri
Tatalaksana nyeri pada
anak dengan infeksi HIV mengikuti prinsip yang sama dengan penyakit kronis
lainnya seperti kanker. Perhatian khusus perlu diberikan dengan menjamin bahwa
perawatannya tepat dan sesuai dengan budaya pasien, yang pada prinsipnya
adalah:
- Memberi analgesik melalui
mulut, jika mungkin (pemberian IM menimbulkan rasa sakit)
- Memberi secara teratur,
sehingga anak tidak sampai mengalami kekambuhan dari rasa nyeri yang
sangat, untuk mendapatkan dosis analgetik berikutnya
- Memberi dosis yang makin
meningkat, atau mulai dengan analgetik ringan dan berlanjut ke analgetik
yang kuat karena kebutuhan untuk mengatasi nyeri meningkat atau terjadi
toleransi
- Atur dosis untuk tiap anak,
karena anak mempunyai kebutuhan dosis berbeda untuk mendapatkan efek yang
sama.
Gunakan obat berikut
ini untuk mengatasi nyeri secara efektif:
- Anestesi
lokal: untuk luka kulit atau mukosa
yang nyeri atau pada saat melakukan prosedur yang menimbulkan rasa sakit.
- Lidokain: bubuhkan pada kain
kasa dan oleskan ke luka di mulut yang nyeri sebelum makan (gunakan
sarung tangan, kecuali jika anggota keluarga atau petugas kesehatan sudah
Positif HIV dan tidak membutuhkan pencegahan terhadap infeksi); dan akan
mulai memberi reaksi setelah 2–5 menit.
- TAC (tetracaine, adrenaline,
cocaine): bubuhkan pada kain kasa dan letakkan di atas luka yang terbuka,
hal ini terutama berguna saat menjahit luka.
- Analgetik: untuk nyeri yang ringan dan sedang (seperti sakit
kepala, nyeri pasca trauma, dan nyeri akibat kekakuan/spastik).
- parasetamol
- obat anti-inflamasi
nonsteroid, seperti ibuprofen.
- Analgetik
yang kuat seperti opium: nyeri
yang sedang dan berat yang tidak memberikan respons terhadap pengobatan
dengan analgetik.
- morfin, merupakan analgetik
yang murah dan kuat: beri secara oral atau IV setiap 4-6 jam, atau
melalui infus
- petidin: beri secara oral
setiap 4-6 jam
- kodein: beri secara oral
setiap 6-12 jam, dikombinasikan dengan obat non opioid untuk menambah
efek analgetik. Catatan: Pantau hati-hati adanya depresi pernapasan. Jika
terjadi toleransi, dosis perlu ditingkatkan untuk mempertahankan bebas
nyeri.
- Obat
lain: untuk masalah nyeri yang
spesifik. Termasuk di sini diazepam untuk spasme otot, karbamazepin atau
amitriptilin untuk nyeri saraf, dan kortikosteroid (seperti deksametason)
untuk nyeri karena penekanan pada syaraf oleh pembengkakan akibat infeksi.
Tatalaksana anoreksia, mual dan muntah
Hilangnya nafsu makan
pada fase terminal dari penyakit, sulit ditangani. Doronglah agar pengasuh
dapat terus memberi makan dan mencoba:
- memberi makan dalam jumlah kecil dan lebih sering, terutama pada pagi hari ketika nafsu makan anak mungkin lebih baik
- makanan dingin lebih baik daripada makanan panas
- menghindari makanan yang asin atau berbumbu.
Jika terjadi mual dan
muntah yang sangat, beri metoklopramid secara oral (1–2 mg/kgBB) setiap 2–4
jam, sesuai kebutuhan.
Pencegahan dan pengobatan dari luka akibat dekubitus
Ajari pengasuh untuk
membalik badan anak paling sedikit sekali dalam 2 jam. Jika timbul luka tekan,
upayakan agar tetap bersih dan kering. Gunakan anestesi lokal seperti TAC untuk
menghilangkan nyeri.
Perawatan mulut
Ajari
pengasuh untuk membersihkan mulut setiap kali sesudah makan. Jika timbul luka
di mulut, bersihkan mulut minimal 4 kali sehari dengan menggunakan kain bersih
yang digulung seperti sumbu dan dibasahi dengan air bersih atau larutan garam.
Bubuhi gentian violet 0.25% atau 0.5% pada setiap luka. Beri parasetamol jika
anak demam tinggi, atau rewel atau merasa sakit. Potongan es dibungkus kain
kasa dan diberikan kepada anak untuk diisap, mungkin bisa mengurangi rasa
nyeri. Jika anak diberi minum dengan botol, nasihati pengasuh untuk mengganti
dengan sendok dan cangkir. Jika botol terus digunakan, nasihati pengasuh untuk
mencuci dot dengan air setiap kali akan diminumkan.
Jika
timbul thrush,
bubuhi gel mikonazol pada daerah yang sakit paling sedikit 3 kali sehari selama
5 hari, atau beri 1 ml larutan nistatin 4 kali sehari selama 7 hari, dituang
pelan-pelan ke dalam ujung mulut, sehingga dapat mengenai bagian yang sakit.
Jika
terdapat nanah akibat infeksi bakteri sekunder, beri salep tetrasiklin atau
kloramfenikol. Jika ada bau busuk dari mulut, beri Benzilpenisilin (50 000
unit/kg setiap 6 jam) IM, ditambah metronidazol oral (7.5 mg/kgBB setiap 8 jam)
selama 7 hari.
Tatalaksana jalan napas
Jika
terjadi gangguan napas saat anak mendekati kematian, letakkan anak pada posisi
duduk yang nyaman dan lakukan tatalaksana jalan napas bila perlu. Memprioritaskan
agar anak tetap nyaman, lebih baik daripada memperpanjang hidupnya.
Dukungan psikososial
Mereka
perlu tahu cara menghubungi kelompok konseling HIV/AIDS dan program lokal
perawatan rumah yang berbasis masyarakat. Pastikan apakah pengasuh mendapat
dukungan dari kelompok ini. Jika tidak, diskusikan sikap keluarga terhadap
kelompok tersebut dan kemungkinan menghubungkan keluarga ini dengan mereka.







0 Comments